Parkinsonova choroba
Charakteristika ochorenia
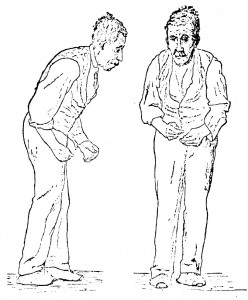
Parkinsonova choroba (skrátene PCH) je relatívne časté neurologické ochorenie, objavuje sa obvykle u starších pacientov, no môže začínať i v mladšom veku. Jedná sa o chronické, progredujúce, obvykle sporadické (cca 10% je geneticky podmienených) ochorenie. Vzniká na podklade degeneratívneho zániku nervových buniek (neurónov v časti mozgu zvanej „pars compacta substantiae nigrae“). Pritom dochádza i k postupnej degenerácii a zániku ďalších štruktúr morgu. Najviac postihnuté sú(jadrá mozkového kmeňa, kôry i periférnych zhlukov nervových buniek v tele, tzv. ganglií.
Diagnostika
Parkinsonova choroba sa môže vyskytnúť v akomkoľvek veku, typicky v piatej až šiestej dekáde. Diagnóza je výhradne klinická, tj. opiera sa o typický nález. A potvrdí sa napr. pozitívnou reakciou pacienta na štandardnú terapiu a až následne sa prihliada na výsledky pomocných vyšetrení. Typickými (ale nie bez výnimky prítomnými) známkami je jednostranný začiatok príznakov a dlho trvajúca stranová asymetria tzv. hypokineticko-rigídneho syndrómu. Tento syndróm charakterizuje znížená pohyblivosť končatín, spomalená hybnosť kočatín a stuhnutosť končatín i celého tela; a prítomnosť pokojového trasu. Významným kritériom diagnózy je reakcia (pohybové zlepšenie) na tzv. dopamínergnú terapiu. Tento tzv. L-dopa test sa realizuje tak, že sa pacientovi podá rozpustená tabletka lieku zvaného levodopa a do 30-60 minút dôjde k výraznému zlepšeniu príznakov). V pokročilejšom štádiu je typickým prejavom ochorenia výskyt mimovoľných pohybov, tzv. dyskinéz po dávke štandardného lieku (levodopa).
Zobrazovacie vyšetrenia (CT, MRI mozgu) sú väčšinou úplne normálne, pri nejasnej diferenciálnej diagnostike pomôže jasné stanovenie mozgovej patológie technológiou DaTSCAN (tá prostredníctvom rádioaktívne označenej látky jasne zobrazí prítomnosť tzv. postsynaptickej dopamínergnej poruchy v bazálnych gangliach).
Progresia ochorenia
S postupujúcou progresiou ochorenia dochádza k rozvoju komplikácii v súvislosti s pokračujúcou degeneráciou a bohužiaľ taktiež v súvislosti s liečbou. Dochádza k rozvoju tzv. neskorých hybných komplikácii, kedy sa mení odpoveď tela pacienta na dosiaľ fungujúcu liečbu. Wearing-off (angl. niečo ako „obnosenie“) je skrátenie účinnosti štandardnej terapie (levodopy) na 4 hodiny alebo ešte kratší čas. Peak-of-dose dyskinézy sú mimovoľné pohyby uprostred intervalu podania štandardnej liečby (levodopy), on-off fluktuácie tj. kolísanie pohybového stavu se vyznačujú náhlymi zmenami hybného stavu bez závislosti na podaní lieku. Z ďalších komplikácii sú to poruchy chôdze s pádmi, porucha reči (dyzartria) a taktiež tzv. non-motorické príznaky. Najčastejšie sú to neuropsychiatrické (depresie, demencie, psychóza, zvýšená denná spavosľ, porucha správania v snovej tzv. REM fáze spánku) či autonómne (zápcha, hypotenzia, poruchy zvieračov a potencie).
Zvláštne formy ochorenia
- Juvenilná Parkinsonova choroba so začiatkom pred 20tym rokom života má takmer vždy genetický podklad a PCH sa vyskytuje i v predošlých generáciach v rodine pacienta. Z odhalených tzv. zodpovedných génov je nejčastejší a jediný rutinne stanovovaný Parkin (PARK 2). V diferenciálnej diagnóze pripadá do úvahy tzv. Westphalov variant Huntingtonovej choroby, vtedy je však takmer vždy pozitívna anamnéza (výskyt v rodine pacienta) a prítomnosť deficitu rozumových schopností (kognitívna porucha). Diagnózu tejto choroby potvrdí genetické vyšetrenie (gén pre „huntingtin“). Juvenilná PCH sa prejavuje i dystóniou (bolestivými sťahmi svalov končatín) a má tendenciu k diurnálnej fluktuácii (menšie ťažkosti sú ráno po prebudení). Vždy je nutné odlíšiť pri dystonických prejavoch dopa-responzívnu dystóniu (tzv. DYT 5) genetickým vyšetrením alebo sledovaním ďalšieho priebehu (pri DYT 5 je odpoveď organizmu na liečbu levodopou celoživotná a nedochádza k rozvoju kolísania (fluktuácii) hybnosti v priebehu dňa napriek intenzívnej liečbe.
- Young-onset Parkinsonova choroba s počiatkom pred 40 rokom života má často genetický podklad (je možné realizovať genetické vyšetrenie na mutované gény Parkin alebo LRKK). Oproti klasickej forme PCH je nižšie riziko rozvoja demencie a psychotických komplikácii. Odpoveď organizmu pacienta na dopamínergnú terapiu (tj. štandardná liečba preparátom levodopa) je výborná, veľmi zavčasu však dochádza k rozvoju fluktuácie hybnosti.
- Neskorá forma PCH s počiatkom po 75-80 roku se vyznačuje častejšou súvislosťou (komorbiditou) s cievnymi ochoreniami mozgu (napr. cievne mozgové príhody) a je preto často omylom diagnostikovná ako „vaskulárna PCH“ alebo „vaskulárny parkinsonizmus“. Neskorá forma PCH má väčšiu tendenciu k rozvoju demencie a psychotických komplikácii, ale menšie riziko rozvoja fluktuácii hybnosti.
- Tremor dominantná forma PCH (tj. forma PCH pri ktorej je hlavným príznakom tras končatín) sa prejavuje hlavne trasom, ktorý je hlavne kľudový, v pokročilejších štádiách ale i posturálny a akčný (tj. pri držaní končatiny proti gravitácii alebo pri cielenom pohybe končatinou), a ktorý obtažuje pacienta viac než akinéza a rigidita. Títo pacienti mají tiež nižšie riziko rozvoja demencie a psychotických komplikácii. V diferenciálnej diagnostike pripadá do úvahy esenciálny tras (tremor), kedt ale chyba odpoveď na štandardnú (dopamínergnú) terapii. Vyšetrenie DaTScan je pri esenciálnom trase normálne.
Za uplynulých desať rokov boli odhalené aj ďalšie gény, ktoré môžu byť zodpovedné za tzv. geneticky viazané formy Parkinsonovej choroby. Pokiaľ však nemáte v rodine aspoň dvoch ďalších blízkych príbuzných s touto diagnózou, je geneticky podmienená forma veľmi nepravdepodobná. Tento fakt sa momentálne zdôrazňuje najmä preto, že sa pacienti snažia primäť neurológov k diagnostike Parkinsonovej choroby aj u svojich príbuzných. Tzv. preventívna diagnostika nemá v prípade Parkinsonovej choroby význam a až na ojedinelé výskumné dôvody na ňu neexistuje racionálny dôvod.
Parkinsonova choroba – liečba
Parkinsonova choroba nie je zatiaľ vyliečiteľná a v súčasnosti nie je známy ani dostatočne účinný postup k spomaleniu progresie, je možné ale účinne tlmiť príznaky a zlepšiť tak kvalitu života pacienta. Terapeutické možnosti sú liekové – farmakologické, ďalej najmä rehabilitačné a neurochirurgické. Pri zahájení liečby berieme do úvahu (v tomto poradí):
- kognitívny stav (normálne mentálne funkcie)
- anamnézu psychotickej poruchy
- funkčné postihnutie (celkovú výkonnosť pacienta a schopnosť vykonávať bežné denné aktivity)
- vek
Zahájenie liečby
Parkinsonova choroba spočiatku môže zostať aj bez liečby. Ak pacientovi príznaky príliš nevadia, je možné ho ponechať bez medikácie. V opačnom prípade zahájime terapiu tzv. dopamínergným preparátom – levodopou alebo agonistom dopamínu (ropinirol, pramipexol – Mirapexin, Requip). U mladých, kognitívne normálnych pacientov preferujeme agonistov dopamínu. U starších pacientov a pacientov s kognitívnou poruchou alebo psychotickou epizódou v anamnéze potom preferujeme levodopu (napr. Madopar, Isicom). Pri zahájení terapie podávame pacientovi ešte ´další liek – domperidon (napr. Costi) k zabráneniu nežiadúcich účinkov terapie v iných častiach tela – nevoľnosti a nízkemu krvnému tlaku. Absolutnou kontraindikáciou nasadenia levodopy je očné ochorenie – glaukóm s uzavretý uhlom, opatrnosti je nutné zachovať napr. pri ťažkej arytmii. Pri miernom, ale obťažujúcom postihnutí u mladých, kognitívne intaktných pacientov je možné zvážiť nasadenie lieku typu MAO-B inhibitorov (napr. selegilin, rasagilin) alebo amantadínu. Ak pacient trpí trasom nereagujúcim na levodopu, možno pridať do liečby anticholínergikum.
Neskoré pohybové komplikácie
Pri znížení a skrátení efektu levodopy (wearing-off) je potrebné navýšiť dopaminergnú medikáciu – skrátiť intervaly alebo navýšiť jednotlivé dávky levodopy. Prípadne možno pridať tzv. inhibítor COMT (spomaľuje enzým rozkladajúci levodopu v tele a zaisťuje dlhšiu účinnosť lieku – príkladom je entacapon, tolcapon). K agonistom dopamínu je potrebné pri progresii PCh pridať levodopu, ktorá je v neskorších štádiach choroby účinnejšia pri tlmení príznakov. Pri rozvoji peak-of-dose mimovoľných pohybov (dyskinézy na vrchole účinku lieku levodopa) je nutné znížiť maximálnu koncentráciu levodopy v tele. To sa dá docieliť podľa možnosti navýšením dávky agonistu a znížením dávky levodopy, ďalšou možnosťou je skrátenie intervalov a zníženie jednotlivých dávok levodopy. Pri kognitívne intaktných pacientov je možné použiť i amantadin (3×1 tablety denne dlhodobo alebo počas hospitalizácie ako série 5-10 infúzii).
Parkinsonova choroba a rehabilitačná liečba
Veľmi dôležitou, prakticky neoddeliteľnou súčasťou liečby je pohybová terapia – rehabilitácia. Pohybová terapia môže zlepšiť samotnú mobilitu a sebaobsluhu. Dokáže zlepšiť rovnováhu a tak zabrániť zbytočným pádom. Samotný pohyb je pre parkinsonika veľmi vhodný spôsob odpočinku a relaxácie, keďže precvičuje stuhnutosťou postihnuté svaly. Viac sa o nej môžete dočítať tu…
Invazívna liečba
Parkinsonova choroba niekedy prebieha dlhé roky a liečba sa musí v rôznych štádiách ochorenia meniť. U kognitívne intaktných pacientov (s normálnymi rozumovými funkciami) s inak neriešiteľnými fluktuáciami hybnosti sa zvažuje neurochirurgické riešenie – tzv. hlboká mozgová stimulácia (DBS). U pacientov s kontraindikáciami neurochirurgického výkonu pripadá do úvahy kontinuálne podávánie levodopy. Teda liečba prebieha pumpou vo forme gelu cez kožu na bruchu priamo do tenkého čreva cez chirurgicky zavedenú hadičku (tzv. pumpový systém – Duodopa). V poslednom čase sa v dôsledku dobrej kompenzácie pacientov výrazne predlžuje dĺžka prežívania pacientov s PCH. Samotná PCH teda momentálna významne neskracuje život (ale súvisiace komplikácie sú niekedy príčinou smrti). Bohužiaľ tým pádom sa dožíva vysokého veku množstvo pacientov, ktorí majú komplikácie PCH súvisiace s dlhodobou liečbou.
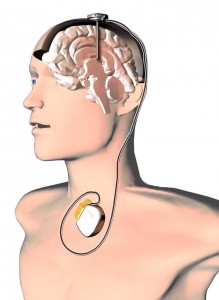
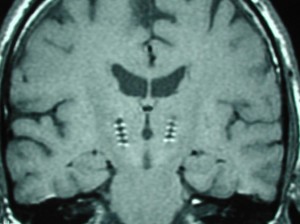
Hlboká mozgová stimulácia
Schéma uloženia mozgového stimulátora (hore) a magnetická rezonancia mozgu so zavedenými milimetrovými elektródami (dole). Efekt hlbokej mozgovej stimulácie umožňuje znížiť množstvo podávaných liekov, prípadne niektoré lieky celkom vysadiť. Predíde sa tak rozvoju príznakov spôsobených dlhodobou štandardnou liečbou (levodopa).
Inováciou predošlého spôsobu liečby (zčasti nadväzujúcou na historický spôsob liečby choroby nevratným poškodením mozgu v oblasti bazálnych ganglii) je fokusovaná („zaostrená“) ultrazvukom vyvolaná lézia (pod kontrolou MRI) v presne označenom mieste mozgu, ktoré zodpovedá za stuhnutosť a tras. Malé starostlivo vybraté miesto v mozgu sa ultrazvukom trvale poškodí, čo má priniesť pacientovi úľavu od trasu alebo stuhnutosti (podľa toho, či sa ovplyvňuje tras alebo stuhnutosť sa vyberajú odlišné miesta v mozgu). V USA je táto liečba zatiaľ schválená len pre použitie na jednej strane mozgu. Obojstranná liečba totiž môže vyvolať závažné nežiadúce účinky. Viac sa môžete dočítať tu.
V minulosti boli obe pokročilé metódy liečby (teda hlboká mozgová stimulácia aj liečba gelom aplikovaným sondou do čreva) vyhradené jednak pre inak neliečiteľných pacientov a ďalej pre pacientov, pre ktorých už nebola klasická liečba z rôznych príčin vhodná (nemožnosť prehĺtať, apod). Nakoľko však veda aj medicína založená na dôkazoch výrazne pokročila, je momentálne možné zvažovať hlbokú mozgovú stimuláciu aj liečbu intestinálnym gelom pre veľké množstvo pacientov a bez výraznejších obmedzení.